Анатомия суставов стопы и их заболевания. Каково строение предплюсны и где она находится? Какие кости предплюсны образуют ее проксимальный ряд
Всего в стопе 26 костей + от 2 сесамовидных (минимум). По этой причине стопа заслуженно считается сложнейшим анатомическим образованием, и наряду с кистью заслужила отдельную ортопедическую подспециальность.
Кости стопы, ossa pedis, подразделяются на три отдела: предплюсну, tarsus, образующую задний отдел скелета стопы, плюсну, metatarsus, - центральный его отдел и пальцы, digiti, представляющие дистальный отдел.
Кости стопы.
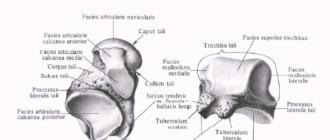
КОСТИ ПРЕДПЛЮСНЫ . Скелет предплюсны включает 7 костей. В нем принято выделять два ряда: проксимальный, состоящий из двух костей (таранной и пяточной), и дистальный, включающий четыре кости (три клиновидных и кубовидную). Между этими рядами костей находится ладьевидная кость. Кости проксимального ряда расположены одна над другой: внизу - пяточная, calcaneus, вверху - таранная, talus. Из-за такого расположения таранная кость носит второе название - надпяточная.
Таранная кость , talus, имеет головку, шейку и тело. Головка, caput tali, направлена вперед, имеет шаровидную суставную поверхность для сочленения с ладьевидной костью, facies articularis navicularis. От головки отходит короткая суженная часть кости - шейка, collum tali, соединяющая головку с телом. Выступающая вверх часть тела с тремя суставными поверхностями на зывается блоком, trochlea tali. Из этих трех суставных поверхностей верхняя, facies superior, служит для сочленения с большеберцовой костью. Две боковые поверхности являются лодыжковыми, fades malleolaris medialis et lateralis. Сбоку от последней находится латеральный отросток, processus lateralis tali. Сзади от блока таранной кости выпячивается шероховатый задний отросток, processus posterior tali. Он делится бороздой сухожилия длинного сгибателя большого пальца стопы, sulcus tendinis т. flexoris hallucis longi, на два бугорка. На нижней поверхности тела имеются две суставные поверхности, разделенные широкой бороздой, sulcus tali: задняя, facies articularis calcanea posterior, и передняя, facies articularis calcanea anterior.

Таранная кость.
Пяточная кость, calcaneus, - самая массивная из костей стопы. В ней различают тело, corpus calcanei, заканчивающееся сзади пяточным бугром, tuber calcanei; с медиальной стороны тела имеется выступ - опора таранной кости, sustentaculum tali. На верхней поверхности тела находятся задняя и передняя суставные поверхности, соответствующие таковым на таранной кости, facies articularis talaris posterior et anterior, при этом передняя, как и на talus, делится на две части, одна из которых (медиальная) распространяется на sustentaculum tali. Передняя и задняя суставные поверхности разделяются широкой шероховатой бороздой пяточной кости, sulcus calcanei. Эта борозда вместе с бороздой таранной кости образует углубление - пазуху предплюсны, sinus tarsi, которая открывается на теле кости с латеральной стороны. Sustentaculum tali отходит от тела пяточной кости с медиальной стороны. Он поддерживает головку таранной кости. На его нижней поверхности имеется уже упоминавшаяся бороздка, sulcus tendinis т. flexoris hallucis longi, которая является продолжением одноименной бороздки на таранной кости. На латеральной стороне пяточной кости находится небольшой отросток - малоберцовый блок, trochlea peronealis. Под ним проходит борозда сухожилий малоберцовых мышц, sulcus tendinis тт. peronei. На переднем конце тела имеется еще одна суставная площадка для сочленения с кубовидной костью, facies articularis cuboidea.

Пяточная кость.
Ладьевидная кость, os naviculare, названа так потому, что по форме напоминает лодку, вогнутость которой обращена к головке таранной кости. Вогнутость занята суставной поверхностью для talus. Выпуклой стороной она направлена к трем клиновидным костям. Эта поверхность разделена гребнями на три неравные суставные площадки для названных костей. На латеральной стороне имеется суставная поверхность для кубовидной кости. У медиального края кости находится бугристость, tuberositas ossis navicularis, к которой прикрепляется сухожилие задней большеберцовой мышцы.

Ладьевидная кость.
Три клиновидные кости , ossa cuneiformia, входят в состав дистального ряда предплюсны и лежат, как было указано, кпереди от ладьевидной кости. Все три кости по форме оправдывают свое название, но отличаются друг от друга величиной и положением.

Внутренняя, срединная, наружная клиновидные кости.
Os cuneiforme mediale - самая крупная из трех названных костей, острием клина обращена к тылу стопы, а расширенным основанием - к подошве. Она имеет три суставные поверхности: заднюю (вдавленную) - для сочленения с ладьевидной костью, переднюю (плоскую) - для сочленения с первой плюсневой костью, и латеральную - для сочленения с клиновидной костью.
Os cuneiforme intermedium - по размерам самая маленькая из трех клиновидных костей, а по форме наиболее соответствующая клину. В отличие от предыдущей кости ее основание обращено к тылу стопы, а острый край - к подошве. Она имеет суставные площадки для окружающих костей: сзади - для ладьевидной, спереди - для второй плюсневой, с наружной и внутренней сторон - для соседних клиновидных.
Os cuneiforme laterale - по сравнению с предыдущими является средней по величине, имеет правильную клиновидную форму, основанием обращена к тылу стопы, а вершиной - к подошве. Она имеет следующие суставные площадки: сзади - для os naviculare, спереди - для os metatarsale III, с внутренней стороны - для os cuneiforme intermedium и os metatarsale II, с наружной стороны - для os cuboideum.

Внутренняя, срединная, наружная клиновидные и кубовидная кость.
Кубовидная кость, os cuboideum, располагается по латеральному краю стопы между пяточной костью сзади, IV и V плюсневыми костями спереди, поэтому на передней ее поверхности имеются две суставные площадки, а на задней - одна. Внутренняя поверхность соприкасается с латеральной клиновидной и ладьевидной костями, поэтому несет на себе для сочленения с ними две суставные поверхности. Причем первая из них (для латеральной клиновидной кости) - большая по размерам, а задняя - небольшая, иногда отсутствует. Латеральный край кости свободен от суставных поверхностей. На подошвенной стороне имеется бугристость, tuberositas ossis cuboidei, кпереди от которой находится бороздка для прохождения сухожилия длинной малоберцовой мышцы, sulcus tendinis musculi peronei longi.

КОСТИ ПЛЮСНЫ . Плюсна, tarsus, состоит из пяти коротких трубчатых костей, имеющих тело, corpus, головку, caput, и основание, basis. Кости плюсны сходны по форме и строению, но различаются по размерам: первая плюсневая кость (располагается со стороны большого пальца) - самая короткая и массивная, вторая - самая длинная. Головки плюсневых костей сужены по сравнению с костями пясти, значительно сдавлены с боков. Тела призматической формы, изогнуты в сагиттальной плоскости, выпуклостью обращены к тылу. Основания плюсневых костей сочленяются с костями дистального ряда предплюсны и снабжены характерными суставными поверхностями. Головка os metatarsale I с подошвенной стороны разделена выступом на две площадки для сочленения с сесамовидными костями. На основании этой кости имеется вогнутая поверхность для сочленения с os cuneiforme mediale. Со стороны подошвы на основании находится бугристость, tuberositas ossis metatarsalis I. Основания os metatarsale II и III напоминают клин, острием обращенный вниз. Основание os metatarsale IV по форме приближается к кубу На основании os metatarsale V с латеральной стороны находится бугристость, tuberositas ossis metatarsalis V, к которой прикрепляется сухожилие короткой малоберцовой мышцы.

1, 2, 3, 4, 5 плюсневые кости.
Кости плюсны и предплюсны не лежат в одной плоскости, а образуют продольные своды, выпуклостью обращенные кверху. Вследствие этого стопа опирается на землю только некоторыми точками своей нижней поверхности: сзади точкой опоры является пяточный бугор, спереди - головки плюсневых костей. Фаланги пальцев лишь касаются площади опоры. Соответственно костям плюсны различают пять продольных сводов стопы. Из них не касаются плоскости опоры при нагрузке на стопу I-III своды, поэтому они являются рессорными; IV и V - прилежат к площади опоры, их называют опорными. В связи с различными формой и выпуклостью продольных сводов латеральный край стопы (IV-V своды) опускается к площади опоры, медиальный край (I-III своды) имеет четко выраженную арочную форму.
Кроме продольных сводов различают два поперечных свода (предплюсневый и плюсневый), расположенные во фронтальной плоскости, выпуклостью обращенные кверху. Предплюсневый свод находится в области костей предплюсны; плюсневый - в области головок плюсневых костей. Причем в плюсневом своде плоскости опоры касаются головки только первой и пятой плюсневых костей.
Своды стопы обеспечивают амортизационную функцию при статических нагрузках и ходьбе, а также препятствуют сдавлению мягких тканей во время движения и создают благоприятные условия для нормального кровообращения.
ФАЛАНГИ ПАЛЬЦЕВ СТОПЫ . Скелет пальцев стопы аналогичен скелету пальцев кисти, т. е. состоит из фаланг, phalanges digitorum pedis, количество, форма и названия которых такие же, как и на кисти (I палец стопы, hallux, также имеет только две фаланги). Фаланги I пальца толще, у остальных пальцев их размеры гораздо меньше, особенно короткие фаланги - у IV и V пальцев. У мизинца средняя и дистальная (ногтевая) фаланги нередко срастаются. Тело проксимальных фаланг значительно тоньше по сравнению со средними и дистальными, и по форме приближается к цилиндру.
На стопе, как и на кисти, имеются сесамовидные кости. Они располагаются постоянно в области плюсне-фаланговых суставов большого пальца и мизинца, и в межфаланговом суставе большого пальца. Кроме названных сесамовидных костей, наблюдаются еще непостоянные косточки в сухожилиях m. peroneus longus et m. tibialis posterior.
СОЕДИНЕНИЯ КОСТЕЙ СТОПЫ
Все соединения костей стопы, articulationes ossa pedis, можно разделить на четыре группы:
1) сочленение между костями стопы и голени - articulatio talocruralis;
2) сочленения между костями предплюсны - articulationes subtalaris, talocalcaneonavicularis, calcaneocuboidea, cuneonavicularis, intertarseae;
3) сочленения между костями предплюсны и плюсны - articulationes tarsometatarseae;
4) сочленения между костями пальцев - articulationes metatarsophalangeae и interphalangeae.
ГОЛЕНОСТОПНЫЙ СУСТАВ. Голеностопный сустав, articulatio talocruralis (надтаранный сустав), образован обеими костями голени и таранной костью. Его суставными поверхностями являются: суставная ямка, имеющая вид вилки, образованная fades articularis inferior tibiae, fades articularis malleoli medialis (на большеберцовой кости), fades articularis malleoli lateralis (на малоберцовой кости). Суставная головка представлена блоком таранной кости с его суставными поверхностями: facies superior, facies malleolaris medialis и facies malleolaris lateralis.

Капсула сустава прикрепляется по краю суставного хряща и только впереди отступает от него (на tibia около 0,5 см, на talus - почти на 1 см). Спереди и сзади она свободная. С боков капсула натянута и подкреплена прочными связками. Связки, укрепляющие сустав, располагаются на боковых его поверхностях.
Медиальная (дельтовидная) связка, ligamentum mediale, включает четыре части: болыиеберцово-ладьевидную часть, pars tibionavicular, переднюю и заднюю большеберцово-таранные части, partes tibiotalares anterior et posterior, и большеберцово-пяточную часть, pars tibiocalcanea.
С латеральной стороны капсула сустава укреплена тремя связками. Передняя таранно-малоберцовая связка, ligamentum talofibulare anterius, идет почти горизонтально от переднего края malleolus lateralis к переднему краю латеральной площадки talus. Пяточно-малоберцовая связка, ligamentum calcaneofibulare, начинается от наружной поверхности malleolus lateralis, идет вниз и назад к латеральной стороне пяточной кости. Задняя таранно-малоберцовая связка, ligamentum talofibulare posterius, соединяет задний край malleolus lateralis с задним отростком talus.
Голеностопный сустав по форме является типичным блоковидным. В нем возможны движения вокруг фронтальной оси: подошвенное сгибание; разгибание (тыльное сгибание). В связи с тем, что блок таранной кости сзади более узкий, при максимальном подошвенном сгибании возможны боковые качательные движения. Движения в голеностопном суставе комбинируются с движениями в подтаранном и таранно-пяточно-ладьевидном суставах.
СОЕДИНЕНИЯ КОСТЕЙ ПРЕДПЛЮСНЫ. Сочленения костей предплюсны представлены следующими суставами: подтаранным, таранно-пяточно-ладьевидным, пяточно-кубовидным, клино-ладьевидным.
Подтаранный сустав, articulatio subtalaris, образован сочленением задней пяточной суставной поверхности, facies articularis calcanea posterior, на таранной кости и задней таранной суставной поверхностью, facies articularis talaris posterior, на пяточной кости. Сустав цилиндрический, в нем возможны движения только вокруг сагиттальной оси.
Таранно-пяточно-ладьевидный сустав, articulatio talocalcaneonaviculars, имеет шаровидную форму. В нем выделяют суставную головку и впадину. Суставная головка представлена ладьевидной суставной поверхностью, fades articularis navicularis, и передней пяточной суставной поверхностью, fades articularis calcanea anterior, которые расположены на таранной кости. Суставная впадина образована задней суставной поверхностью, facies articularis posterior, ладьевидной кости и передней таранной суставной поверхностью, facies articularis talaris anterior, пяточной кости. Суставная капсула прикрепляется по краям суставных поверхностей.

Подтаранный, таранно-пяточно-ладьевидный, пяточно-кубовидный, клино-ладьевидный, предплюсне-плюсневый суставы.
Подошвенная пяточно-ладьевидная связка, ligamentum calcaneonaviculare plantare, укрепляет капсулу сустава снизу. В том месте, где связка соприкасается с головкой таранной кости, в ее толще находится слой волокнистого хряща, который участвует в образовании суставной впадины. При ее растяжении происходит опускание головки таранной кости и уплощение стопы. На дорсальной поверхности сустав укреплен таранно-ладьевидной связкой, ligamentum talonavicular. Эта связка соединяет тыльную поверхность шейки таранной кости и ладьевидную кость. По бокам сустав укреплен латеральной таранно-пяточной связкой, ligamentum talocalcaneum laterale, и медиальной таранно-пяточной связкой, ligamentum talocalcaneum mediale. Латеральная таранно-пяточная связка располагается во входе в sinus tarsi в виде широкой ленты, имеет косое направление волокон и идет от нижней и наружной поверхностей шейки таранной кости к верхней поверхности пяточной кости. Медиальная таранно-пяточная связка - узкая, направляется от tuberculum posterius tali к заднему краю sustentaculum tali пяточной кости. Пазуху предплюсны, sinus tarsi, заполняет очень прочная межкостная таранно-пяточная связка, ligamentum talocalcaneum interosseum.
Несмотря на то что таранно-пяточно-ладьевидный сустав по форме суставных поверхностей является шаровидным, движение в нем происходит только вокруг оси, которая проходит через медиальную часть головки таранной кости к латеральной поверхности пяточной кости (несколько ниже и кзади от места прикрепления ligamentum calcaneofibulare). Эта ось одновременно служит осью и для articulatio subtalaris. Следовательно, оба сустава функционируют как комбинированный таранно-предплюсневый сустав, articulatio talotarsalis. При этом таранная кость остается неподвижной, а вместе с пяточной и ладьевидной костями совершает движение вся стопа.
При вращении стопы кнаружи поднимается медиальный край стопы (supinatio) и одновременно осуществляется ее приведение (adductio). При вращении стопы внутрь (pronatio) медиальный край стопы опускается, а латеральный - поднимается. При этом стопа отводится.
Таким образом, при движениях стопы разгибание (extensio, или flexio dorsalis) сочетается с супинацией и приведением (supinatio, adductio); сгибание стопы (flexio plantaris) может сочетаться как с пронацией и отведением (pronatio, abductio), так и с супинацией и приведением (supinatio, adductio). У ребенка (особенно первого года жизни) стопа находится в супинированном положении, поэтому при ходьбе ребенок ставит стопу на ее латеральный край.
Голеностопный сустав (надтаранный сустав), подтаранный и таранно-пяточно-ладьевидный суставы (articulatio talotarsalis) могут функционировать самостоятельно. В первом преобладают сгибание и разгибание, в двух других - супинация и пронация. Но это происходит редко, обычно они функционируют совместно, образуя как бы один сустав - сустав стопы, articulatio pedis, в котором talus играет роль костного диска.
Пяточно-кубовидный сустав, articulatio calcaneocuboidea, образован суставными поверхностями: facies articularis cuboidea calcanei и fades articularis posterior ossis cuboidei.
Суставные поверхности имеют седловидную форму. Суставная капсула с медиальной стороны толстая, прочная и туго натянутая, с латеральной стороны она тонкая и свободная. Капсула укреплена связками, которые особенно развиты с подошвенной стороны. Самая прочная из них - длинная подошвенная связка, ligamentum plantare longum. Эта связка начинается от нижней шероховатости пяточной кости и состоит из нескольких слоев. Ее глубокие пучки прикрепляются к tuberositas ossis cuboidei; поверхностные пучки наиболее длинные, перекидываются через sulcus tendineus т. peronei longi (превращая борозду в канал, в котором находится т. peroneus longus) и прикрепляются к основаниям ossa metatarsalia II- V.
Глубже длинной подошвенной связки располагается подошвенная пяточно-кубовидная связка, ligamentum calcaneocuboideum plantare, состоящая из коротких волокон, которые лежат непосредственно на капсуле сустава и соединяют участки подошвенных поверхностей пяточной и кубовидной костей.
Пяточно-кубовидный сустав по форме седловидный, но функционирует как одноосный вращательный, комбинируясь с таранно-пяточно-ладьевидным и под-таранным суставами.
С хирургической точки зрения articulatio calcaneocuboidea и articulatio talonavicularis (часть articulatio talocalcaneonaviculars) рассматривают как один сустав - поперечный сустав предплюсны articulatio tarsi transversa (Шопаров сустав). Суставные поверхности этих суставов имеют слабо выраженную S-об-разную форму, то есть располагаются почти на одной поперечно ориентированной линии. По этой линии можно сделать вычленение стопы. При этом необходимо рассечь особую раздвоенную связку, ligamentum bifurcatum (ключ Шопарова сустава), которая удерживает относительно друг друга пяточную, ладьевидную и кубовидную кости. Ligamentum bifurcatum (раздвоенная связка) начинается на верхнем крае пяточной кости и делится на две связки: пяточно-ладьевидную, ligamentum calcaneonaviculare, и пяточно-кубовидную, ligamentum calcaneocuboideum. Пяточно-ладьевидная связка прикрепляется на задне-латеральном крае os naviculare, а пяточно-кубовидная - на тыльной поверхности кубовидной кости.
Клиноладьевидный сустав, articulatio cuneonavicularis, образуется facies articularis anterior ossis navicularis и задними суставными поверхностями ossa cuneiformia I-III, а также обращенными друг к другу боковыми суставными площадками клиновидных, кубовидной и ладьевидной костей. Полость сустава имеет вид фронтальной щели, от которой один отросток отходит назад (между ладьевидной и кубовидной костями), а три - вперед (между тремя клиновидными костями и кубовидной). Сустав плоский, капсула сустава прикрепляется по краям суставных поверхностей. Полость сустава постоянно сообщается с articulatio tarsometatarsea II через щель между ossa cuneiformia mediale et intermedium. Сустав укрепляют тыльные и подошвенные клиноладьевидные связки, ligamenta cuneonavicularia plantaria et dorsalia, межкостные межклиновидные связки, ligamenta intercuneiformia interossea, тыльные и подошвенные межклиновидные связки, ligamenta intercuneiformia dorsalia etplantaria. Межкостные связки можно видеть только на горизонтальном распиле стопы или на вскрытом суставе при раздвигании сочленяющихся костей. Сустав - типичный плоский, движения между костями незначительны.
ПРЕДПЛЮСНЕ-ПЛЮСНЕВЫЕ СУСТАВЫ. Соединения между предплюсной и плюсневыми костями (articulationes tarsometatarseae) представляют собой плоские суставы (только в сочленении I плюсневой кости имеются слабо выраженные седловидные поверхности). Этих суставов три: первый - между os cuneiforme mediale и os metatarsale I; второй - между ossa cuneiformia intermedium et laterale и ossa metatarsalia II et III (полость этого сустава сообщается с articulatio cuneonavicularis); третий - между os cuboideum и ossa metatarsalia IV et V.
Все три сустава с хирургической точки зрения объединяются в один сустав - Лисфранков сустав, который также используется для вычленения дистальной части стопы. Капсулы суставов укреплены тыльными и подошвенными предплюсне-плюсневыми связками, ligamenta tarsometatarsea dorsalia et plantaria.
Между клиновидными и плюсневыми костями располагаются также три межкостные клиновидно-плюсневые связки, ligamenta cuneometatarsea interossea. Медиальная межкостная клиновидно-плюсневая связка, которая натянута между медиальной клиновидной костью и II плюсневой костью, является ключом Лисфранкова сустава. Предплюсне-плюсневые суставы - по форме плоские, малоподвижные.
Межплюсневые суставы, articulationes intermetatarseae, образованы обращенными друг к другу поверхностями плюсневых костей. Их капсулы укреплены тыльными и подошвенными плюсневыми связками, ligamenta metatarsea dorsalia et plantaria. Имеются также межкостные плюсневые связки, ligamenta metatarsea interossea.
На стопе, как и на кисти, можно выделить твердую основу, т. е. комплекс костей, которые соединены друг с другом почти неподвижно (движения здесь минимальные). В состав твердой основы стопы входит большее количество костей (10): os naviculare; ossa cuneiformia mediale, intermedium, laterale; os cuboideum; ossa metatarsalia I, II, III, IV, V, что связано с различием функций стопы и кисти.
Плюснефаланговые суставы, articulationes metatarsophalangeae, образованы головками плюсневых костей и ямками оснований проксимальных фаланг. Суставные поверхности головок ossa metatarsalia II-V имеют неправильную шаровидную форму: подошвенный отдел суставной поверхности значительно уплощен. Суставные ямки фаланг имеют овальную форму. Капсула суставов свободная, прикрепляется у края суставного хряща; с тыльной стороны она очень тонкая. С латеральной и медиальной сторон суставы под креплены коллатеральными связками, ligamenta collateralia. С подошвенной стороны суставы укреплены подошвенными связками, ligamenta plantaria (эти связки содержат иногда включение фиброзного хряща и сесамовидные косточки). Здесь же находится глубокая поперечная плюсневая связка, ligamentum metatarseum transversum profundum. Она представляет собой фиброзный тяж, который расположен поперечно между головками I-V плюсневых костей и срастается с капсулами плюснефаланговых суставов, соединяя головки всех плюсневых костей. Эта связка играет важную роль в формировании поперечного плюсневого свода стопы.
Articulatio metatarsophalangea I отличается некоторыми особенностями: в подошвенную часть капсулы этого сустава постоянно заключены две сесамовидные косточки, которым на суставной поверхности головки os metatarsale I соответствуют две борозды. Поэтому плюснефаланговый сустав большого пальца функционирует как блоковидный. В нем осуществляются сгибание и разгибание вокруг фронтальной оси. Суставы остальных четырех пальцев функционируют как эллипсоидные. В них возможны сгибание и разгибание вокруг фронтальной оси, отведение и приведение вокруг сагиттальной оси, и в небольшом объеме - круговое движение.
СОЕДИНЕНИЯ КОСТЕЙ ПАЛЬЦЕВ. Межфаланговые суставы, articulationes interphalangeae, по форме и функции сходны с такими же суставами кисти. Они относятся к блоковидным суставам. Их укрепляют коллатеральные связки, ligamenta collateralia, и подошвенные связки, ligamenta plantaria. При обычном состоянии проксимальные фаланги находятся в состоянии тыльного сгибания, а средние - подошвенного сгибания.
Обладая сложным строением, кости стопы в своей совокупности обеспечивают важные функции. Среди основных задач – адаптация к поверхности, обеспечение передвижения, мягкая и упругая походка. Патология или травма любого из элементов данной системы пагубно отразится на остальных составляющих этого отдела конечности.
Функции и строение
Человеческая стопа – это сложная структура, необходимая для поддержания вертикального положения тела, поглощения силы соприкосновения с землей при ходьбе (порядка 70%), перемещения по самым различным поверхностям. В состав этого органа входят 26 костей, различающихся по строению и внешнему виду, соединённых между собой мышцами и связками.
Человек может родиться с добавочными костями, которые обычно не причиняют ему прямого или косвенного вреда.
Соединение костных структур между собой – функция суставов, обеспечивающих целостность и подвижность скелета, согласованность движения отдельных элементов и возможность исполнения сложных жестов. Сустав – это соединение костей, способное к движению своих частей относительно друг друга, оставаясь при этом целыми. Поверхности, принимающие участие в образовании соединения, покрываются хрящевой тканью чрезвычайно низкой шероховатости. Промежуток между костями заполнен смазывающей суставной жидкостью, облегчающей скольжение. Все элементы заключены в суставную сумку, которая защищает систему от нарушения целостности и повреждения её составляющих.
Суставы ног нередко травмируются. Падение или неудачная постановка ноги могут привести к вывиху или перелому. Во избежание осложнений, следует доверить лечение таких травм квалифицированному специалисту. Далее подробно описано строение костей стопы.
Стопа делится на три функциональные части:
- Дистальная – пальцы ног, состоящие из небольших подвижных элементов.
- Плюсна – средний фрагмент, который составляют похожие друг на друга длинные кости.
- Предплюсна – сложно устроенный опорный отдел.
Из фаланг – трубчатых косточек малой длины – состоят пальцы. Подобно строению верхних конечностей, большие пальцы ног содержат 2 фаланги, а остальные по 3. Основание пальца составляют: проксимальная, средняя и дистальная (ногтевая) кости. Нередко мизинцы ног содержат 2 фаланги из-за сращивания ногтевой и средней. Кости пальцев имеют тело цилиндрической формы, увенчанное с одного конца проксимальным эпифизом (основание), с другого – дистальным (головка). Последний имеет бугорок. Головки проксимальной и средней фаланг блоковидной формы.
Основание проксимальной фаланги имеет углубление для образования плюснефалангового сустава с соответствующей плюсневой костью. Роль этих сочленений состоит в частичном обеспечении сгибания и разгибания пальцев, а также в некотором их отведении и приведении. Фаланги каждого отдельно взятого пальца соединяются блоковидными межфаланговыми суставами, позволяющими сгибать и разгибать пальцы.
Плюснефаланговые сочленения испытывают значительные нагрузки, что повышает риск возникновения заболеваний.
Плюсневые кости (длинные, трубчатые, количеством 5 штук) формируют поперечный свод, смягчающий при ходьбе, прыжках и беге циклические ударные нагрузки. Первая плюсневая кость стопы (отсчёт от первого пальца) – наиболее широкая и короткая, вторая – длиннее всех остальных. Форма у всех костей плюсны сходна: трёхгранное тело заканчивается с одного конца относительно массивным основанием (проксимальный эпифиз), с другого – сплюснутой по бокам головкой (дистальный). Плюсневые кости хорошо пальпируются с тыльной стороны стопы, покрытые сравнительно небольшим слоем мягких тканей. Тело костей слегка прогибается вверх. Снизу основание имеет прощупываемую бугристость.
Головки костей имеют сфероподобные суставные поверхности, контактирующие с проксимальными фалангами пальцев. Боковые суставные площадки на основаниях входят в межплюсневые соединения, задние образуют сочленения с предплюсневыми костями.
Первый и пятый плюснефаланговые суставы содержат сесамовидные кости – небольшие дополнительные образования округлой или дискообразной формы. Сесамовидные кости могут также встречаться в межфаланговом соединении I пальца, с нижней стороны кубовидной кости.
Первый плюснефаланговый сустав нередко подвергается артрозам. Искажение его формы обусловлено образованием костного нароста на наружном крае кости плюсны
Кости стопы данного участка обладают различной формой, их анатомия достаточно сложная. Предплюсна имеет 2 ряда – дистальный и проксимальный. Размер, которым обладают кости предплюсны стопы человека, связан с большими нагрузками из-за прямохождения. Единственная, непосредственно соединяющаяся с голенью, – таранная кость стопы, остальные фрагменты этого отдела увеличивают сводчатость ступни. Ниже более подробно рассмотрена каждая из составляющих скелета стопы.
Латеральный отдел дистального ряда содержит 5 костей.
- Кубовидная кость нашла своё место у наружного (латерального) края стопы в промежутке, ограниченном отчасти пяточной костью и латеральной клиновидной, отчасти – плюсневыми. Борозда, обозначенная снизу на кости, проложена для мышечного сухожилия. Спереди кость обладает поверхностью для IV и V плюсневых костных образований, разделенной гребешком. Сзади контактирует с пяточной, для чего существует поверхность седлообразной формы и пяточный отросток. Суставные площадки с медиальной стороны предназначены для соседних костей предплюсны.
- Ладьевидная кость стопы размещена у внутреннего её края. Концы образования уплощены, верхняя поверхность выгибается, нижняя – впалая. На латеральном крае располагается площадка малого размера, соприкасающаяся с кубовидной костью. Овальная впадина задней части ладьевидной кости с соответствующей выпуклостью таранной создают одноимённый сустав. Передняя поверхность несёт суставные фасетки для трёх клиновидных костей, а между ними пролегают гребнеподобные выросты. Перечисленные фрагменты образуют малоподвижный клиноладьевидный сустав.
- Клиновидные образования своим названием обязаны внешнему виду. В направлении от наружного ребра размещены: медиальная (наибольшая), промежуточная (меньшая) и латеральная (средняя из трёх по размерам) кости. Тыльные их части присоединяются к ладьевидной кости. Клиновидные, кубовидная и плюсневые образуют предплюсне-плюсневые суставы. Эта система за счёт множества связок довольно жёсткая, и образует твёрдую основу стопы.
К проксимальному ряду относятся довольно большие структуры: таранная и пяточная. Губчатость обеспечивает им устойчивость к большим нагрузкам.
- Таранная кость – массивное тело, обращённое к пятке, перетекает в более утончённую часть – шейку, завершающуюся овальной головкой, «смотрящей» в сторону пальцев. Образование на верхней части тела называется блоком. Верхняя суставная площадка блока – сложной формы, соединяется с нижней частью большеберцовой кости. К лодыжкам присоединены латеральная (обращённая наружу) и медиальная (внутренняя) стороны блока. Данное формирование – составляющая голеностопа, роль которого состоит в обеспечении сгибания и разгибания ноги. Это мощное соединение, но из-за воспринимаемых им нагрузок нередко травмируется или заболевает, что существенно осложняет жизнь сильными болями при движении. С ладьевидной костью контактирует навершие головки таранной, обладающее шаровидным суставным образованием. Две, расположенные снизу и разделённые поперечной бороздой площадки, предназначаются для состыковки с пяточной костью. Таранная и пяточная кости в месте соединения друг с другом формируют подтаранный сустав – цилиндрический, с осью вращения в сагиттальной плоскости. Нарушение функций этого соединения повышает риск травмирования ноги из-за вынужденного перераспределения нагрузок.
- Пяточная кость размещена в заднем отделе предплюсны с подошвенной стороны. Продолжая вертикальную ось человеческого тела, несёт на себе практически всю его массу. Это самая крупная, прочная и тяжёлая кость стопы. Она продолговатая, сплюснутая по бокам, основные части – тело и бугор (утолщение на заднем конце), которые нетрудно прощупать. Передний выступающий фрагмент медиальной части кости предоставляет опору таранной. Протяжённое углубление на латеральной стороне предусмотрено для мышц сухожилия. Сзади таранную кость и выступ пяточной сверху вниз также прорезает борозда, внутри неё помещено сухожилие сгибателя I пальца. Нижние отделы бугра выпирают, образуя 2 отростка – латеральный и медиальный. Снизу на бугре находится пяточный бугорок.
Возникновение «пяточной шпоры» может спровоцировать нарушение походки из-за неприятных ощущений.
Седлообразная поверхность для кубовидной кости находится на ближайшей к пальцам стороне пяточной, они образуют пяточно-кубовидное соединение. Пяточная кость – часть шарообразного таранно-пяточно-ладьевидного сустава, укреплённого мощными связками. Сопрягаясь с подтаранным, она осуществляет поворот ступни в наружную сторону и обратно.
Благодаря этим сочленениям появляется возможность выполнения сложных движений ногами – танцевальных, акробатических и т. д.
Из вышесказанного следует, что кости стопы человека имеют различное строение, зависящее от возложенных на них задач.
Мышцы
Слабо развитая мускулатура верхней стороны стопы осуществляет только разгибание пальцев, подошвенная – амортизационные функции.
Состояние мышц отражается на функциях конечности: избыточное напряжение или слабая развитость неизбежно повлияют на суставы. Справедливо и обратное утверждение: заболевания скелета скажутся на мускулатуре. Чрезмерная расслабленность мышц стопы и голени грозит плоскостопием.
Сухожилия и связки
Кости прикрепляются к мышцам посредством сухожилий – эластичных тканей, принимающих на себя избыточную нагрузку во время растягивания мышц. Слишком сильно растянутое сухожилие может воспаляться.
Связки окружают сустав, обеспечивая его целостность. Эта ткань достаточно гибкая, но не отличается эластичностью. Разрыв или растяжение связки может стать причиной отёка травмированной конечности, сильных болей и кровоизлияний, ограничения мобильности. По неведению, симптомы можно спутать с признаками травм другого рода.
Недостаток или полное отсутствие кровоснабжения костей приводит к остеонекрозу – разрушению костного вещества из-за гибели «голодающих» клеток. Следствием может быть дегенеративный артрит.
Крупные артерии ноги – тыльная и задняя большеберцовая. Вены – большая (на внутренней стороны ноги), малая (на внешней), а также глубокозалегающие большеберцовые. Артерии наполняют ткани кровью, а вены её отводят. Сосуды меньшего размера обеспечивают циркуляцию крови в отдельных участках, капилляры связывают их между собой. Нарушение кровотока приводит к обеднению тканей кислородом. Удалённость от сердца является причиной того, что именно стопы первыми ощущают на себе последствия.
Проблемы кровоснабжения диагностируются по изменению оттенка кожи, её охлаждению, наличию отёков. Симптомы часто усиливаются ближе к вечеру или после тяжёлых нагрузок. Варикозное расширение вен также является распространённым заболеванием.
Хрящи
Вещество хряща сглаживает суставные поверхности, обеспечивая плавные движения и предотвращая воспаления, неизбежные при трении.
Заболевания
Стопа претерпевает регулярные нагрузки: статические при стоянии или ударные – в процессе передвижения. Немудрено, что её травмы и патологические изменения столь нередки. Помимо неизбежной боли, симптомом заболевания может служить и видимое нарушение нормы – увеличение отдельных эпифизов, припухлости, искривление пальцев. Особенно хорошо деформация проявляется рентгеном. Наиболее частые патологии рассмотрены ниже.
Причиной возникновения артроза является потеря эластичности хрящей, что происходит, когда обменные процессы в суставе нарушены. Симптомы заболевания: боль при работе сустава, характерный хруст, отеки вокруг поражённой области, нарушение анатомии пальцев.
Среди причин возникновения артроза следующие:
- системные болезни соединительной ткани: красная волчанка, склеродермия и т.д.;
- инфекционные заболевания;
- аллергические реакции;
- следствия вывихов, синовитов (скоплений жидкости в полости сустава), ушибов;
- нарушения обмена веществ;
- туберкулёз, сифилис.
Одна из характерных разновидностей заболевания – артроз I пальца ноги. Его развитие проходит 3 стадии.
- В конце для или после длительных нагрузок возникают болевые ощущения, которые угасают после продолжительного отдыха. Может обнаружиться некоторое отклонение формы большого пальца, пока ещё незначительное. При движении можно услышать хруст.
- Для устранения возрастающих болей принимают болеутоляющие и противовоспалительные препараты. Большой палец сильно искривлён, подбор обуви осложняется.
- Боль не исчезает даже после употребления анальгетиков. Деформация затрагивает всю стопу, ухудшая её опорную способность.
Другое, «любимое» место артроза – голеностоп. На поздних стадиях поражается хрящевая ткань, деформируется сустав.
Замедлить развитие артроза, не прибегая к хирургическому вмешательству, можно лишь на ранних этапах. Устанавливают контроль над потенциальными причинами заболевания, опционально назначают физиотерапевтические меры. Запущенная болезнь лечится хирургически: эндопротезированием или более щадящими методами – резекция образований, артропластика.
Артроз, затрагивающий исключительно суставы, напоминает другую болезнь с созвучным названием – артрит, из-за которого страдает организм в целом, а суставные болезни являются осложняющими.
Артрит
В зависимости от того, повреждён сустав или его болезненность вызвана другими причинами, различают первичные и вторичные артриты. Патология вызывается теми же причинами, что и артроз.
Основные симптомы артрита:
- боль;
- отекает поражённая область или нижняя часть конечности, кожа краснеет;
- деформация конечности;
- в отдельных случаях наблюдается повышение температуры, образуется сыпь, одолевает усталость.
Лечение артрита основано на устранении первопричины заболевания, что требует точной диагностики и контроля специалистов. Например, методы лечения системных заболеваний суставов и соединительной ткани могут требовать различного подхода: медикаментозного (препаратами типа Депос), физиотерапевтического, мануального и т. д.
Встречаются промежуточные состояния между артрозом и артритом, носящие симптомы и того, и другого, характеризующиеся болями, преимущественно ноющего характера.
Деформации стопы
Патологические изменения могут быть приобретёнными или врождёнными. Наиболее распространённые деформации дистального отдела ноги описаны ниже.
Уплощение ступни приводит к ослаблению её рессорной функции. Заболевание может быть врождённым или развиваться со временем. К причинам возникновения приобретённого плоскостопия относят следующие:
- избыточные нагрузки, лишний вес;
- заболевания нервных окончаний;
- перенесённые или активные заболевания: рахит, остеопороз;
- травмы;
- некачественная обувь.
Плоскостопие бывает двух видов.
- Поперечное характеризуется понижением высоты соответствующего свода. Все головки плюсневых костей соприкасаются с полом, в то время как должны только I и V.
- При продольном плоскостопии подошва целиком контактирует с поверхностью. Помимо повышенной утомляемости и болей в нижних конечностях, органы человека страдают от избыточных ударных нагрузок.
Косолапость
В большинстве случаев патология сопровождает человека с самого рождения. Подвывих голеностопного сустава приводит к сильно выраженному супинаторному положению стопы. Длина её при этом сокращена. Причинами отклонения, полученного в течение жизни, могут быть травмы нижних конечностей, параличи, парезы. Косолапость, носящая врождённый характер, диагностируется при осмотре.
Профилактика заболеваний
Частично или полностью предотвратить развитие патологий можно, учитывая следующие рекомендации.
- Разминочные упражнения подготовят конечности к предстоящей нагрузке.
- Занятия щадящими видами спорта (лыжный, велосипедный, плавание) поспособствуют подержанию сложнейшей системы мышц ноги в тонусе, что само по себе является хорошей профилактикой заболеваний.
- Хождение по гальке, песку, траве благоприятно воздействует на подошвы ног.
- Отказ от неудобной обуви пойдёт на пользу конечностям и общему самочувствию.
- Снижение частоты использования туфель на высоких каблуках снизит риск возникновения осложнений.
- Использование соответствующей обуви для занятий спортом уменьшит ударные нагрузки на все системы организма. Периодически следует менять такую обувь.
- Ноги нуждаются в регулярном отдыхе, как и всё тело.
Некоторые угрозы хорошему самочувствию не являются очевидными, в том числе зависимость состояния внутренних органов от выбора кроссовок для утренней пробежки. Отдельные случаи требуют обязательного визита к врачу, но для сохранения собственного здоровья иногда достаточно избегать заведомо губительных ситуаций.
Предплюсна выступает наиболее широкой частью ступни. Кости предплюсны следующие: таранная, пяточная, ладьевидная, кубовидная и 3 клиновидные. Все кости расположены в 2 ряда: проксимальный ряд, который включает таранную, пяточную кости, и дистальный ряд, который включает клиновидные, кубовидную кости. Проксимальный ряд и дистальный ряд имеют между собой ладьевидную кость.
Рассмотрим подробнее каждую из костей предплюсны, а также их соединение.
Соединение костей
Кости предплюсны образуют такие суставы:
- подтаранный;
- таранно – пяточно – ладьевидный;
- пяточно – кубовидный;
- клино – ладьевидный.
Имеется также поперечный сустав предплюсны, который соединяет таранно – пяточно – ладьевидный, пяточно – кубовидный суставы предплюсны.
Таранная кость
Таранная кость – вторая по размерам среди иных костей предплюсневого отдела ступни. Иными словами – надпяточная кость, которая состоит из головки, блока, заднего отростка. Опора таранной кости представлена в виде выступа, который локализуется на кости пятки.
Головка образует соединение с ладьевидной костью. Блок образует соединение с двумя лодыжками, обхватывающими его в форме вилки. Задний отросток образован двумя бугорками: медиальным и латеральным, между которыми имеется сухожилие.
Если латеральный бугорок расположен отдельно, а такое диагностируется часто, в этом случае его называют добавочной таранной косточкой.
Пяточная кость
Пяточная кость выступает самым массивным костным образованием стопы, которое расположено в массе сухожилий. Верхняя ее площадка оснащена 3 отдельными костными частями, чтобы соединяться с таранным блоком. Борозда имеется на двух последних площадках кости пятки, которые соединены с бороздой таранного блока. При таком соединении сформирована пазуха предплюсны. Такая пазуха предплюсны содержит межкостную связку.

Ладьевидная кость
Ладьевидная кость занимает место между таранной костью, а точнее, ее головкой, и клиновидными костями. Ее проксимальная сторона оснащена овальной поверхностью сустава, чтобы соединяться с таранным блоком.
Кубовидная кость
Данная кость занимает наружный край ступни. Ее задняя часть образует соединение с пяточной костью, внутренний отдел – с ладьевидной и наружной клиновидной, передний отдел – с 4 - 5 плюсневыми костями.
Нижняя область включает борозду, в которой содержится сухожилие, образующее длинную малоберцовую мышцу.
Клиновидные кости
Три клиновидные кости стопы занимают место перед ладьевидной костью. Виды клиновидных костей:
- медиальная;
- промежуточная (самая короткая кость);
- латеральная.

Каждая из них оснащена суставной поверхностью, что необходимо для связи с плюсневыми костями.
Из чего состоит и сколько костей включает предплюсна, выяснено. Разберем подробнее, какие заболевания поражают данную область ног.
Болезни предплюсны
Среди взрослых часто диагностируется такая болезнь предплюсны, как артроз суставов. Не реже страдают фаланги пальцев. Недуг вызывает дистрофические разрушения хрящей суставов, воспаление околосуставных тканей, нарушение циркуляции крови в них.
Причины, которые могут поражать предплюсну, а также фаланговые суставы, разнообразны. К ним можно отнести патологическое строение стоп, например, неверно сформировавшийся сустав, наличие плоскостопия или широкой ступни. Также к причинам относят систематические нагрузки на конечности, переохлаждение, травмы, сопутствующие эндокринные заболевания.
Симптомами артрита можно назвать: хруст при движении ног, боль при нагрузке на конечности, ранее подвижный отдел стопы начинает «тормозить», ограничивая движения человека ногами. Также наблюдается постепенная деформация суставов, отек ног в области стопы, повышенная температура, общее недомогание.

Лечение проводят так:
- физическая реабилитация (проведение физиотерапии, физкультуры, массажа, комплекс которых должен составлять врач);
- нестероидные препараты, способствующие снятию воспаления, боли;
- операция, которую проводят тогда, когда иные методы оказались неэффективными.
Также используют народный метод лечения, который также помогает устранить боль, отек области пораженных суставов. Не менее полезна ходьба босиком по неровным поверхностям.
Среди детей часто диагностируют юношеский остеохондроз предплюсны. Иное его название – болезнь Келлера 1 вида, в ходе которого происходит поражение предплюсневой ладьевидной кости. Наиболее часто страдают мальчики возрастом от 8 – 12 лет.
Причиной развития болезни считают нарушение кровообращения области стопы, которое происходит при травмах, ношении неправильной обуви, эндокринных заболеваниях, врожденном плоскостопии. При ходьбе ребенка беспокоит боль, у него начинает меняться походка, возникает хромота. В некоторых случаях движения стопы могут быть ограничены.

Лечение юношеского остеохондроза предполагает иммобилизацию конечности, то есть наложение гипса. После его снятия необходимо соблюдать ограничение нагрузок, используя при ходьбе палочку или костыли.
Также врач назначает прием препаратов, которые улучшают кровообращение, процессы обмена области стоп. Чтобы снять боль, разрешен прием анальгетиков, нестероидных средств. Не менее полезна физиотерапия, а также тепловое лечение. В комплексе назначают ношение ортопедической обуви, вкладышей, чтобы сохранить правильную форму ступни. Запущенные случаи требуют вмешательства хирурга.
Травмы предплюсны
Часто случается перелом таранной кости, который может происходить по таким причинам:
- резкий удар;
- интенсивное тыльное сгибание стопы;
- чрезмерное насильственное сгибание стопы;

Человека сразу после получения травмы беспокоит боль, возникает гематома, отек, которые могут распространяться на область голени. Усиление боли происходит при пальпации и при осуществлении движения ногой. Если же перелом осложнен смещением отломков, можно разглядеть визуально измененные очертания голеностопного отдела.
Лечение перелома, в первую очередь, должно включать иммобилизацию конечности. Дальнейшие действия определяет врач.
Не менее редко можно получить перелом кубовидного костного элемента при прямой травме, например, ударе или падении на ступню тяжелого предмета.
Симптомы травмы явно выражены: синдром боли, ограничение подвижности, усиление боли при движении, отечность, гематома. Если наблюдается перелом со смещением отломков, можно выявить деформацию ступни. Нередко перелом кубовидного костного элемента сочетается с переломом ладьевидного костного элемента.
На снимке рентгена, который выступает главным методом диагностики, можно обнаружить нарушение целостности кости, ее неровные контуры, зазубренность.
Первая помощь подобна действиям при переломе иного костного элемента данного отдела - иммобилизация при помощи гипса. После его снятия назначают физиотерапию, лечебную физкультуру. На протяжении года рекомендовано носить ортопедическую обувь.

Восстановительный период после переломов предплюсны включает следующие действия:
- проведение лечебной гимнастики;
- физиотерапевтические процедуры;
- массаж.
Срок восстановления конечности после перелома зависит от того, какова тяжесть травмы, индивидуальные особенности организма человека, и насколько точно выполняются назначения лечащего врача. Примерный срок восстановления – 3 недели.
Как предотвратить болезни стопы?
Конечно же, лучше вовремя предотвратить развитие патологии, чем вскоре тратить свое время на ее лечение. Выполняя следующие правила, можно навсегда забыть о болезнях области стоп: Необходимо носить правильно подобранную обуви, избегая высоких каблуков. Обувь должна быть выполнена из качественного материала, иметь функцию амортизации. Обувь необходимо подбирать по размеру, не более, не менее. Правильное питание – залог здоровья. Ходьба босиком по неровной поверхности, гимнастика каждый день и самомассаж.
Если же человек имеет наследственную предрасположенность к развитию какого – либо заболевания в области стопы, в этом случае профилактике необходимо уделить особое внимание.
Перелом костей предплюсны является довольно серьезной травмой, которая требует незамедлительного и правильного лечения. Для того, чтобы понять, как именно происходит образование такого перелома, необходимо более подробно ознакомиться со строением стопы.
Стопа – это уникальный набор костей, который условно подразделяется ровно на три основные части – это предплюсна, плюсна, а также пальцы стопы.
Предплюсна является самой задней частью стопы, при этом она включает в свой состав ровно семь костей – это три клиновидные, кубовидная, ладьевидная, пяточная и таранная.
Плюсна является средней частью стопы, при этом она образуется ровно пятью трубчатыми и короткими костями.
Передняя часть стопы – это ее пальцы, при этом каждый из них состоит ровно их трех косточек-фаланг (ровно две фаланги расположено в первом пальце).
Между собой все кости соединяются при помощи суставов, благодаря которым стопа приобретает естественную гибкость и подвижность – это четыре сустава, расположенными между косточками предплюсны, голеностопный сустав, мелкие суставы, находящиеся между косточками плюсны, костями фаланг и плюсны, отдельными фалангами, а также три сустава, находящиеся между косточками плюсны и предплюсны.
Стопа укрепляется не только мышцами, но и фиксацией голени, и конечно, связками, которые также объединяются с костями, в результате чего происходит образование свода самой стопы, при этом она является одновременно и уникальным амортизирующим устройством, дающим возможность во время ходьбы человеку совершать пружинящие движения.
Стопа имеет ровно пять сводов (продольных), которые соответствуют всем пяти плюсневым костям и между собой связываются в форме поперечного свода.
Образование перелома костей стопы может произойти в результате получения прямого удара (к примеру, при сильном ударе непосредственно по костям либо падения с высоты на стопу). Данный механизм травмы носит название «прямой». Также такой вид повреждения может произойти и при непрямом механизме травмы, при котором травмирующая сила будет направлена не на саму травмированную кость.
К примеру, получение такой травмы становится возможным в том случае, если стопа была одновременно зажата со всех сторон, при этом непосредственно в области голени будет производиться довольно резкое вращательное движение, что возможно в случае попытки освободить стопу из ловушки. В результате таких движений есть вероятность не только образования перелома костей голени, но также и перелома костей самой стопы.
В том случае, если была получена серьезная травма и есть подозрение на образование перелома костей стопы пострадавшему, в обязательном порядке, делается рентгеновский снимок, благодаря которому становится возможным определить локализацию и характер повреждения. Также благодаря рентгену становится возможным подтвердить первоначальный диагноз, после чего будет подбираться правильная техника лечения.
Если же есть подозрения на перелом стопы до того, как приедет скорая помощь, необходимо пострадавшему оказать первую помощь. Итак, в первую очередь надо будет больному обеспечить полную неподвижность, что становится возможным выполнить благодаря использованию специальной фиксирующей шины, в качестве которой можно применять практически любое подручное средство (можно использовать совершенную любую дощечку, но ее длина должна быть немного выше области колена, которая прибинтовывается непосредственно к травмированной конечности).
После наложения фиксирующей шины пострадавший должен быть доставлен в поликлинику, где его осмотрит опытный травматолог.
Включают семь губчатых костей, расположенных в два ряда. Проксимальный (задний) ряд составляют две крупные кости: таранная и пяточная; остальные пять костей предплюсны образуют дистальный (передний) ряд.
Таранная кость имеет тело, головку и узкую соединяющую их часть - шейку. Тело таранной кости представляет собой наиболее крупную часть кости. Верхняя ее часть является блоком таранной кости с тремя суставными поверхностями. Верхняя поверхность предназначена для сочленения с нижней суставной поверхностью большеберцовой кости.
Две другие суставные поверхности, лежащие по бокам блока: медиальная лодыжковая поверхность и латеральная лодыжковая поверхность сочленяются с соответствующими суставными поверхностями лодыжек большеберцовой и малоберцовой костей. Латеральная лодыжковая поверхность значительно больше медиальной и достигает латерального отростка таранной кости.
Позади блока от тела таранной кости отходит задний отросток таранной кости. Борозда сухожилия длинного сгибателя большого пальца стопы делит этот отросток на медиальный бугорок и латеральный бугорок. На нижней стороне таранной кости находятся три суставные поверхности для сочленения с пяточной костью: передняя пяточная суставная поверхность; средняя пяточная суставная поверхность и задняя пяточная суставная поверхность. Между средней и задней суставными поверхностями находится борозда таранной кости. Головка таранной кости направлена вперед и медиально. Для сочленения ее с ладьевидной костью служит закругленная ладьевидная суставная поверхность.
Пяточная кость - самая большая кость стопы. Она располагается под таранной костью и значительно выступает из-под нее. Сзади тело пяточной кости имеет наклоненный книзу бугорок пяточной кости. На верхней стороне тела пяточной кости выделяются три суставные поверхности: передняя таранная суставная поверхность средняя таранная суставная поверхность и задняя таранная суставная поверхность. Эти суставные поверхности соответствуют пяточным суставным поверхностям таранной кости. Между средней и задней суставными поверхностями видна борозда пяточной кости, которая вместе с соответствующей бороздой на таранной кости образует пазуху предплюсны, вход в которую находится на тыле стопы с латеральной стороны.
От передневерхнего края пяточной кости с медиальной стороны отходит короткий и толстый отросток - опора таранной кости . На латеральной поверхности пяточной кости проходит борозда сухожилия длинной малоберцовой мышцы. На дистальном (переднем) конце пяточной кости для сочленения с кубовидной костью имеется кубовидная суставная поверхность.
Ладьевидная кость располагается медиально, между таранной костью и тремя клиновидными костями. Проксимальной вогнутой поверхностью она сочленяется с головкой таранной кости. Дистальная поверхность ладьевидной кости больше проксимальной; на ней имеются три суставные площадки для соединения с клиновидными костями. У медиального края заметна бугристость ладьевидной кости (место прикрепления задней большеберцовой мышцы). На латеральной стороне ладьевидной кости может быть непостоянная суставная поверхность для сочленения с кубовидной костью.
Клиновидные кости (медиальная, промежуточная и латеральная) , находятся кпереди от ладьевидной кости и располагаются в медиальной части стопы. Из всех костей медиальная клиновидная кость самая большая, сочленяется с основанием 1 плюсневой кости; промежуточная клиновидная кость - со 2 плюсневой костью; латеральная клиновидная кость - с 3 плюсневой костью.
Кубовидная кость находится с латеральной стороны стопы между пяточной костью и двумя последними плюсневыми костями. В местах соединения этих костей имеются суставные поверхности. Кроме того, на медиальной стороне кубовидной кости расположена суставная площадка для латеральной клиновидной кости, а несколько кзади и меньших размеров - для сочленения с ладьевидной костью. На нижней (подошвенной) стороне имеется бугристость кубовидной кости, впереди которой проходит борозда сухожилия длинной малоберцовой мышцы.